
【薬剤師】調剤薬局の展望
こんにちは。やまぶきです。
今回もnoteをご覧いただきありがとうございます。
今回は調剤薬局の展望についてまとめたいと思います。
1.医薬分業
平成以降、調剤報酬の改訂などにより医薬分業化が進んだ結果、日本の医薬分業率は70%を超えました。

医薬分業とは、患者の診察、薬剤の処方を医師が行い、医師の処方箋に基づいて、調剤や薬歴管理、服薬指導を経営的に独立した存在である薬局の薬剤師が行うことによって、それぞれの専門性を発揮して医療の質の向上を図る制度です。
その起源は、神聖ローマ帝国のフリードリヒⅡ世(1194~1250年)が毒殺を恐れて、医師の処方した薬を別の者にチェックさせたのが始まりと伝えられています。わが国における医薬分業は、明治時代の初めに明治政府がドイツ陸軍軍医少佐のL.ミュルレルらの医師を招へいしました。ミュルレルらは、医療は医師と薬剤師を両輪として成り立ち、薬学教育が急務であることを明治政府に強く進言しました。これを受けて、1874(明治7)年に制定された『医制』に医薬分業が規定されます。また、1956(昭和31)年4月に「医薬分業法」を施行し、医師の処方せん発行が原則として義務付けられたが、日本では、医師が診察と投薬をすることが習慣として定着していたため、分業は進展しませんでした。しかし、1974(昭和49)年の診療報酬の改定を皮切りに、医薬分業は年々進展しました。
<メリット>
薬局を選択することで患者が分散するので薬をもらうまで時間短縮になる。
病院、診療所で薬の出来上がりを待つことなく、都合のよい場所にある薬局で都合のよい時刻に薬を受け取ることが可能である。
自分の好みに合わせて薬局を選択することができる(選択肢の多様化)。
処方箋を患者に交付することで、患者自身が服用している薬について知ることができる。
医師より薬についてより広い知識を持っている薬剤師によって、処方されている薬の内容、投与方法、投与量、薬の相互作用などについて二重のチェックが行われることが期待できる。
処方する医師が薬を処方するほど、病院、診療所が儲かるという仕組みをなくすことができるため、不必要な薬の処方を防ぐことができる(薬漬け治療の抑制)。
病院の在庫を気にすることなく医師は処方することができる。
後発薬が存在する成分薬が処方されている場合、院内処方をしている病院・診療所の医師の大半が後発薬ではなく新薬名で処方し、また薬局では後発薬を置いていないことが多いため、後発薬を取り扱う院外薬局の方が薬代は大幅に安くなり、院内薬局の3分の1以下の薬代で済むケースも存在する。
入院患者においては外来患者を院外処方にすることで病院薬剤師を入院患者の薬学管理に充てることができるため、より専門的な薬物療法のケアを受けることができる。
在宅医療や介護を受ける患者は地域の薬局から薬学的なケアを受けることができる。
薬の効果、副作用用法用量などについて薬剤師が処方した医師と連携して患者に説明することに加え、服薬上の問題があるか、問題解決するためには何が必要か患者と共に考えることでアドヒアランスを良好に維持する。
処方、調剤の責任体系が明確になる。
リフィル処方箋制度が導入されれば、慢性的な疾患に関して病院、診療所に頻繁に通うことなく、かかりつけの薬局薬剤師の管理のもと薬物治療が受けられる。
薬局に設けられた相談室で時間を掛けて薬に関して相談することができる。
<デメリット>
病院、診療所から薬局まで移動しなくてはならず、患者や家族にとっては負担となる。
料金の支払いが2ヶ所になるため、現行の保険制度上患者の自己負担が増える。
薬剤師の専門性に薬局間で差がある。
院内処方が可能であるが院内処方の診療所では薬剤師を雇う事が難しいため無資格調剤が行われる場合がある。
多くの病院・診療所を受け付ける体制(面分業)になっていない薬局では、薬の在庫が少なく処方薬をすぐに揃えられないため、全て揃うまでに時間が掛かる場合がある。
病院や診療所の中に薬の在庫がないため、休日や時間外診療を行った際に対応できる薬局は少ない(ただし、時間外診療に関しては、病院職員の努力や地域薬剤師会・調剤薬局の協力により、医薬分業を行っていても対応できている所が多々ある)。
2.かかりつけ薬局
その一方で、日本の調剤薬局は点分業が多いことから、患者さんの服薬情報を一元的・継続的に把握することが難しく、本来あるべき「患者本意の医薬分業」とは乖離があると指摘されてきました。
これを受けて2015年に厚生労働省は、10年後の2025年までにすべての薬局がかかりつけ薬局としての機能を持ち、地域包括ケアの一翼を担うことを目標とする「患者のための薬局ビジョン」を発表しました。
かかりつけ薬局化が進むことで、調剤薬局の仕事も対物業務から対人業務のウェイトが高くなり、地域の医療機関と連携して在宅で療養する患者さんのもとへ直接訪問して薬学的な管理をおこなう在宅薬剤師のニーズも増えることが考えられます。
全国的に求人が多く、サービスも健康保険制度に基づいて提供されることから、経験者であれば全国場所を問わず就業しやすいのが調剤薬局で働く魅力でした。さらに、これからの調剤薬局は「患者さんの近くで仕事がしたい」と考えている方にとって、よりやりがいを感じられる職場へと変わることが考えられます。
かかりつけ薬局とは、お薬の相談だけではなく、医療や介護、健康に関しても豊富な経験と知識があり、さまざまな視点から患者さんの相談に乗ることができる薬局のことをいいます。
<メリット>
成分が重複している薬は処方されていないかを確認できる。
患者さんのアレルギーに対する副作用はないかを確認できる。
注意を必要とする飲み合わせの薬はないかを確認できる。
患者さんの体質を考えて配慮しておくことはないかを確認できる。
患者さんが薬を飲んでいて困っていることや不安に感じることはないかを確認できる。
<デメリット>
かかりつけ薬局を決めてしまってから引っ越す必要が出てきて「かかりつけ薬局」に通えないと、緊急の場合に不便を感じる。
かかりつけ薬局で自分が飲んでいる薬を取り扱っていない可能性がある。すると、他の薬局にある薬を使いたい場合、取り寄せてもらう必要が出てくる。
かかりつけの薬局が閉まっている場合や休診日の場合、別の薬局を利用することや急な対応が難しい。
かかりつけ薬局にした薬局によってサービスや接客の質が異なることがあるため、不満がある場合、他の薬局に変えることが難しい。
3.薬局薬剤師は飽和する?
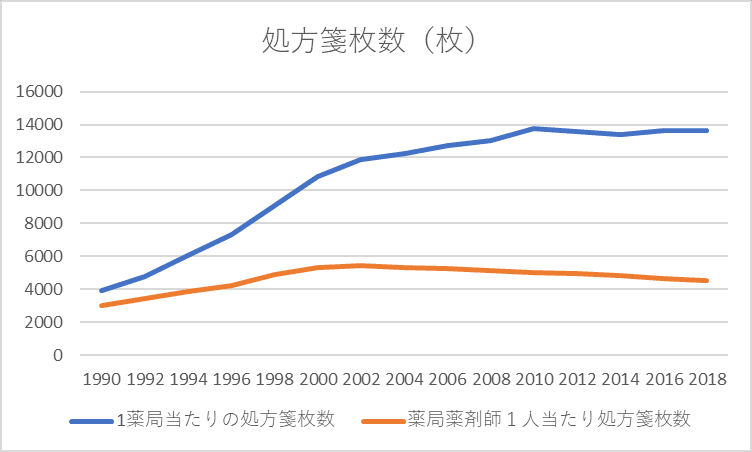
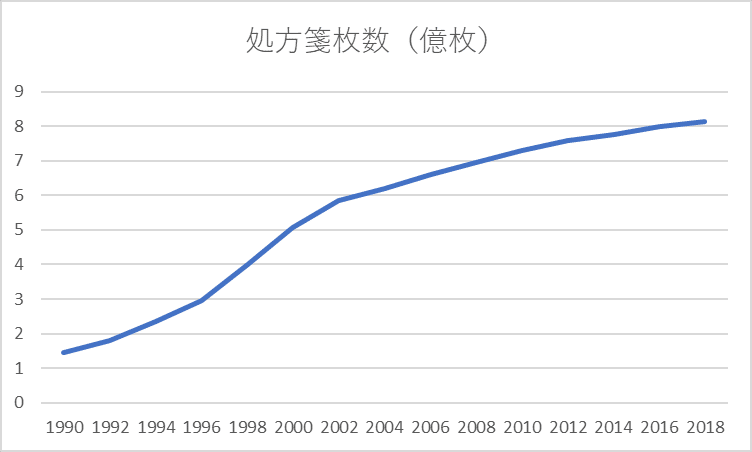
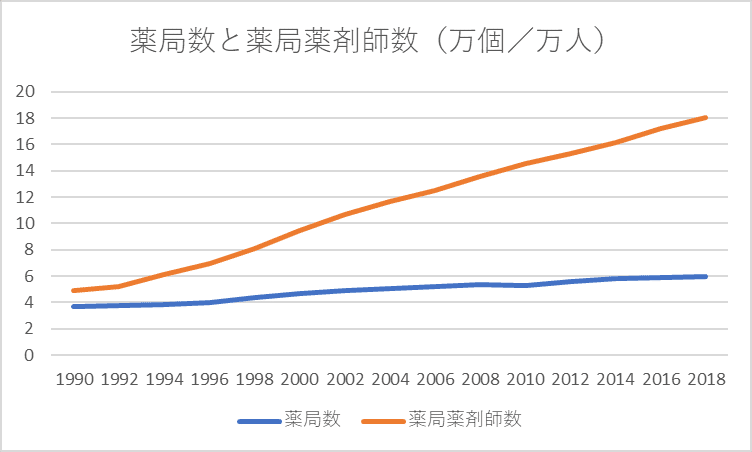
このグラフを見ると、医薬分業により薬局数、薬局薬剤師数は増加傾向にあるものの頭打ちになり、薬局薬剤師1人当たりの処方箋枚数はやや減少傾向にあります。
また、厚生労働省が2022年3月に発表した「医師・歯科医師・薬剤師統計の概況」では、2020年に薬剤師の数が32万人を突破し、2022年3月に行われた薬剤師国家試験では9,607人が合格しています。
全体として求職者が年々増えているものの、徐々に薬局の求人数は減るため、結果的に薬局薬剤師の需要は低下し、雇用は飽和状態に向かいつつあります。
2019年に厚生労働省から、薬局事務員の一部のピッキング行為を認める通知(いわゆる「0402通知」)があったことも、調剤薬局で働く薬剤師の将来に不安を感じる理由の一つではないでしょうか。
「0402通知」とは2019年4月2日に厚生労働省から発出された、「調剤業務のあり方について」という通知を指します。この通知では、「調剤機器や情報技術の活用等も含めた業務効率化のために有効な取組の検討を進めるべき」という主旨のもと、薬剤師の行う対人業務を充実させるという観点から、一定の要件を満たすことで非薬剤師によるピッキングなど一部業務の実施が認められました。 非薬剤師の実施可能な業務は以下の通りです。
ピッキング
一包化後の数量確認
納品された薬を調剤室内の棚に納める
調剤済みの薬を「お薬カレンダー」等に入れる
患者宅等への調剤済みの薬の郵送
ですが、患者に対して集中してコミュニケーションを取り、薬剤師としての職能を十分に発揮できるようになるといった意味では、むしろ意欲がある薬剤師にとってプラスに働きます。
逆に言うと、AIに取って代わられる仕事しかできない薬剤師は将来、立場が危ういといえます。
そして高齢化社会の到来により、在宅医療がますます広がりを見せています。
薬剤師の能力は在宅医療でこそ充分に発揮でき、患者や医療従事者にとってもキーパーソンとなるでしょう。
また、2019年11月に厚生労働省で制定された「改正薬機法」に基づき、薬局は3つの役割に分類されています。
地域連携薬局(地域密着型で在宅医療などに対応)
専門医療機関連携薬局(高度薬学管理型で抗がん剤など特殊な薬の対応)
普通の薬局(上記どれにも属さない)
このように、薬剤師に求められるものは、より専門化、多様化、細分化されています。自分のスキルを常にブラッシュアップし、さまざまな変化についていけるような薬剤師であれば、調剤薬局での将来は明るいといえます。
最後まで読んでいただきありがとうございます。もしよければ「スキ」と「フォロー」していいただけると嬉しいです。
この記事が気に入ったらサポートをしてみませんか?
