
一人でできる救急外来〜意識障害編〜
「意識障害があったことに気がつかなかった!」
ってことは救急やってれば一度はあるはず。
主訴が「麻痺」「構音障害」とかの時にも誤魔化されないようにしたいですね。
✴️病歴
古典的には「名前、場所、時間を聞いて見当識スクリーニング」って感じですが、これに答えられてしまう意識障害の人も稀ながらいます。個人的には「話が通じない」人は意識障害を疑いましょう。
、、、、、、って言葉で書くのは簡単なんですけどね。
忙しくてイライラしている救急だと
「こちらの質問にピントを外れた解答をしてくる」
「何を言っているか全くわからない」
「頭があんまりよろしくないんだろうか」
と負の感情を抱いてしまって見逃すこともあるでしょう。
個人的にはこれでDKAを見逃しかけたことがあったので
「患者に負の感情を抱いたときには一度意識障害を疑ってみる」
ことをパールにしています。
側から見たら異常行動をしているときにも「意識障害」という切り口で鑑別を一度考えてみましょう。
あとは、神経症状の主訴の触れ込み(主訴が「脳梗塞疑い」とか「構音障害」とか)があるとどうしても意識レベルの確認より神経診察や頭部CTに目がいってしまうんですよね。仮に本当に構音障害や片麻痺があっても意識障害があるなら先に意識障害の鑑別をするべきです(理由は後で説明します)。
意識レベルの評価も神経診察のひとつ、と心に刻みましょう。
あとは、病歴で一番感度が高い(個人的経験にすぎませんが)のは
「普段と様子が違う」と家族が言うこと
です。僕らからしたら普通でも、普段から一緒にいる人が「何かおかしい」と思うのはやっぱり何かおかしいんです。きちんと精査しましょう。
(大丈夫だろ、と思って帰して他の病院で病気が見つかるとトラブルのもとです、どれだけ軽症そうでも誠意を見せましょう)
最後にもうひとつ
「10分以上続いた失神」
という触れ込みでも意識障害を鑑別しましょう。
基本失神は10分以上続くことはありません(座位で放置されていた、とか特殊なシチュエーションに限る)。僕は安全マージンのために「数分以上の意識消失」の場合、失神と意識障害、両方の観点で鑑別するようにしています(診察時に意識障害が遷延している場合は意識障害の鑑別で進めていいですが)。
✳️診察・検査
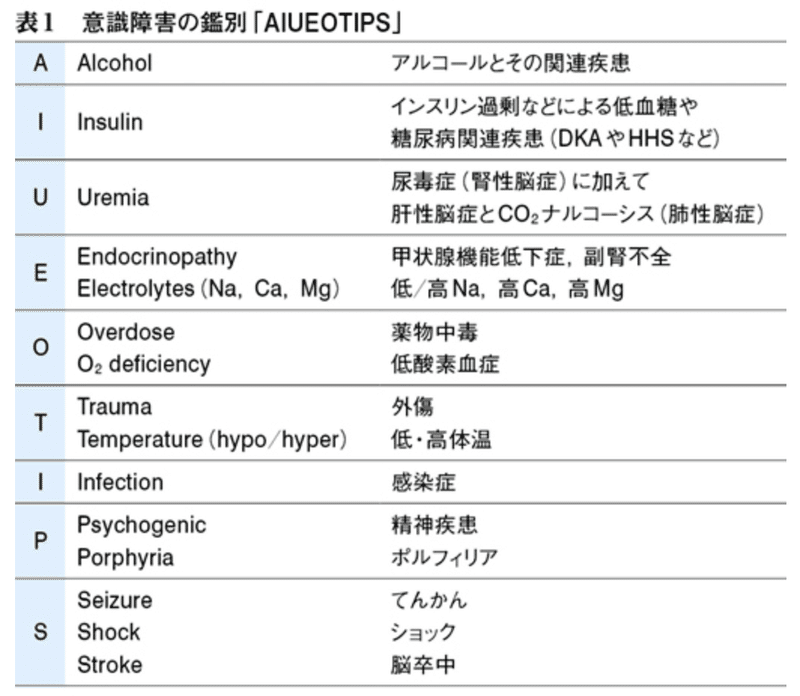
意識障害の鑑別の基本はAIUEO TIPSですが、緊急性と検査の律速(どれぐらいで結果が出るか)から調べる順位付けをした方がいいです。有名な3✖️5の鑑別表は「内科診断リファレンス」に乗ってるのでぜひご一読を。

まずやるべきなのはDo DONT.
Dextrose(低血糖)
Oxygen(CO2やCO中毒も含めて)
Naloxon(麻薬中毒用)
Thiamin(チアミン;vitB1製剤100mg)
脳梗塞の触れ込みがある(なんらかの神経症状が主訴)時にもまずは血糖を測ってください。低血糖の時はあるゆる神経症状が出ていいから鑑別から外せないこと、数分単位で死ぬ可能性があること、何より治療の簡便さ(ブドウ糖ぶち込めばすぐ治る)から全例スクリーニングすべきです。低血糖がある時はビタミンを打つことを忘れずに(Wernicke脳症予防)。
アルコールの多飲歴がなければ打つ必要は本来ないですが、低血糖の時はゆるゆる病歴聴取している時間はないので打つこともやむを得ないでしょう。その際ついでにビタミンB、葉酸の採血も一通り出しておくといいでしょう(チアミン含めたビタミン製剤を投与すると値が無茶苦茶になるから)。
同時並行でバイタル確認とABCの確保。
80以下の血圧やshockの兆候があればショックに対する治療、鑑別にシフトしましょう。
160以上の血圧なら脳出血、SAH、脳梗塞など頭蓋内疾患の精査が必要になってきますね。
ニッチなものとしては甲状腺クリーぜ、褐色細胞腫クリーぜ、SSRI症候群含めた薬物(離脱)中毒など。
体温が低ければ敗血症の可能性を考え血液培養の採取と感染focusの検索。
副腎不全や甲状腺機能低下、薬物中毒が鑑別にあがります。
ちなみに、発熱が確認できた時点で
「細菌性髄膜炎の可能性➡︎30分以内にルンバールして抗生剤だ!!」
と聞いたことがあるかもしませんが、必ず頭部CTを先行させてください(脳ヘルニアがあったらルンバール禁忌)。
「髄膜炎を疑う時に、頭部CTを先行させるべき病歴」は各自調べておきましょう。
また、ルンバールが30分以内にできないと思ったら抗生剤の投与を優先させましょう(もちろん血液培養は先行採取しておくように)。人命第一。
抗生剤投与した後でもBlood Brain Barrierがあるおかげですぐには髄液に抗生剤は届かないです。
なので抗生剤投与後でもルンバールtryすることは無駄ではないです。1時間は猶予があったはず。たしか。
「速やかにCT撮ってルンバール、ができないなら血培とって抗生剤」
を忘れずに。
その次は採血(当然血液ガスは取る)、電解質異常、尿毒症、肝性脳症ぐらいをスクリーニングしましょう。
カルシウムまではルーチンとして内服歴見てマグネシウム、リン、リチウムなども適宜追加。
アンモニアもルーチンで取っていいです。肝硬変がなくても門脈シャントや閉塞性尿路感染症は単独で高アンモニア血症を発症します。
、、、、、ただし、この採血による鑑別疾患で注意して欲しいのは
「ここで異常が出たからといって、その疾患だと確定診断ができない」
ことにあります。
例えばアンモニアが低くても肝性脳症が除外できず、さまざまな論文で「測定する意義がなし」と叩かれているのは有名な話。
情報が少ない意識障害の患者で、測定する意義はあると思いますが、「高くても確定診断できないし、低くても除外できない」ので結局他の鑑別診断を丁寧に除外していくことになります。
軽度の低Na血症があって「低ナトリウム血症による意識障害か?」と思ってたら実はSAHが見つかった(多分軽度のSIADHやCSWSが合併していた)症例なんてもののあるので、採血による確定診断は避けて、他の診断を除外したあとに診断をつけてください。
身体診察で注目するのは、目と四肢です。
共同編視は頭蓋内疾患を示唆しますね。
瞳孔縮瞳→有機リン中毒 麻薬中毒 橋出血
瞳孔散大→抗コリン薬中毒、SSRI症候群
対光反射消失→脳幹障害や抗コリン薬中毒
四肢では筋固縮、腱反射、Babinskiなどの異常反射を診察してください。
特に筋剛直を伴う意識障害はセロトニン症候群や悪性症候群を鑑別にあげましょう。
どちらも致死率高い疾患なので、知っておくべき疾患です。
また、意識悪い状態でも叩打痛に対する反応はとれたりするので、感染focus探しならtapping painや叩打痛はやりましょう。髄膜刺激徴候も忘れずに。
(発熱、意識障害でみぎ季肋部叩いたら顔しかめた人がいて、結局胆嚢炎だった症例とかいましたね)
この記事が気に入ったらサポートをしてみませんか?
